Dispositifs de santé
Sont répertoriés ci-dessous les dispositifs proposant de la prévention, des soins ou des conseils aux usagers et professionnels.:
- Les centres de santé
- Les maisons de santé pluriprofessionnelles (MSP)
- Unité de consultation et hôpital de Jour (HDJ)
- L’équipe mobile gériatrique
- HAD
- CPTS
- Ligue contre le cancer
Les centres de santé
Les centres de santé sont des lieux d'information, d'échanges, de prévention et de soins. Ils répondent à des besoins de proximité et d’accessibilité. Ils participent à des actions : de santé publique, de prévention et promotion de la santé, d'éducation pour la santé, sociales et de formation et de recherche.
Les centres de santé accueillent aujourd'hui de manière privilégiée pour grande partie des populations soit précaires soit en rupture d'accès aux soins libéraux.
Les maisons de santé pluriprofessionnelles (MSP)
Les maisons de santé pluriprofessionnelles (MSP) regroupent plusieurs professionnels de santé libéraux dans des locaux communs. Ces derniers doivent élaborer un projet de santé attestant de leur exercice coordonné. Les maisons de santé sont appelées à conclure avec l’agence régionale de santé (ARS) un contrat pluriannuel d’objectifs et de moyens préalablement à tout versement d’une aide financière par l’agence.
Ces maisons sont constituées d’au moins deux médecins et d’un paramédical qui peut être : infirmiers, masseurs-kinésithérapeutes, orthophonistes, psychomotriciens*, ergothérapeutes*, pédicures-podologues, ... On peut également trouver une psychologue.
*L’egothérapeute intervient sur les troubles des gestes et des postures et adapte des outils nécessaires à la vie quotidienne. Il recherche la fonctionnalité et l’indépendance.
*Le psychomotricien traite des troubles du mouvement et du geste dans leurs dimensions neuro-motrice, affective, sensitive et cognitive. Il recherche une harmonisation, une conscience et un bien-être psycho-corporel global.
Unité de consultation et hôpital de Jour (HDJ)
L’unité de consultations et d’hospitalisation de jour gériatrique est une structure de soins de court séjour de la filière de soins gériatriques située à l’interface entre la médecine hospitalière et la médecine de ville. C’est un centre de prévention, de diagnostic et d’évaluation du patient âgé sur le territoire.
Elle comporte des consultations et un hôpital de jour gériatrique.
La consultation mémoire labellisée, lorsqu’elle existe, lui est intégrée.
Ses missions sont :
- Dispenser une évaluation gérontologique médico-psycho-sociale à la demande du médecin traitant afin de proposer une stratégie de prise en charge adaptée ;
- Etre un recours pour le médecin traitant après repérage de problèmes durant la consultation de prévention dispensée aux personnes âgées de 70 ans et plus ;
- Collaborer au suivi du patient par des réévaluations régulières et des prises en charge spécialisées ;
- Proposer des bilans et traitements programmés sur une courte durée afin d’éviter les traumatismes engendrés par une hospitalisation classique, et notamment un bilan gérontologique médico-psycho-social aux résidents des EHPAD sur demande du médecin traitant et du médecin coordonnateur (cf. équipe mobile gériatrique) ;
- Réaliser des traitements impossibles à dispenser à domicile, et surtout surveiller et ajuster les thérapeutiques ;
- Pratiquer des soins lourds (transfusions, plaies complexes...) ;
- S’assurer de la coordination des soins autour du patient et être en lien régulier avec les différents acteurs participant à la prise en charge ambulatoire (CLIC, centres médico-psychologiques, SSIAD...), les professionnels libéraux et le cas échéant les accueils de jour ;
- Participer à l’organisation du soutien au domicile ;
- Participer à la diffusion des bonnes pratiques.
L’équipe mobile gériatrique
L’équipe mobile gériatrique est une équipe composée de professionnels spécialiste de la gériatrie. Elle est composée d’un gériatre, d’un infirmier, d’une assistance sociale, d’une secrétaire ou bien encore d’une psychologue, d’un ergothérapeute ou d’un diététicien. Elle s’occupe des personnes âgées fragiles de plus de 75 ans.
L’objectif principal de cette équipe est de venir en aide aux différents professionnels de santé non spécialistes dans leur pratique à l’hôpital ou dans la ville (domicile, ehpad …).
HAD
L'hospitalisation à domicile concerne des patients malades de tous âges, atteints de pathologies graves aiguës ou chroniques, évolutives et/ou instables qui, en l'absence de prise en charge par une structure d'HAD, seraient hospitalisés en établissement de santé avec hébergement. Les structures d'HAD sont de véritables établissements de santé soumis, selon la loi, aux même réglementation et obligations que les établissements hospitaliers classiques. Ils sont soumis à autorisation. Ils font l'objet d'une certification tous les 4 ans par la Haute Autorité de Santé.
Ils répondent aux mêmes obligations de qualité et sécurité que ces derniers et assurent la continuité des soins 24H/24 et 7j/7.
L'admission dans un établissement d'HAD est obligatoirement soumise à prescription médicale et doit recueillir l'accord explicite du patient ou/et de sa famille et de son médecin traitant.
Qui peut bénéficier de l’HAD :
Les patients pris en charge en hospitalisation à domicile sont le plus souvent adressés par un médecin hospitalier, leur retour à domicile faisant suite à une hospitalisation dans un hôpital ou une clinique après un problème de santé sérieux.
Une hospitalisation à domicile peut aussi être demandée par le médecin traitant d'un patient dont l'état de santé s'aggrave, qui à ce titre justifierait d'une hospitalisation ou ré hospitalisation, mais dont le souhait est de rester à son domicile.
Les soins pratiqués en HAD :
Les soins se différencient de ceux habituellement dispensés à domicile, par la technicité, la fréquence et la durée des actes. Ils peuvent être ponctuels et d'une durée limitée ou continus, associant divers types de soins se prolongeant parfois plusieurs mois. Ce peut être aussi des soins de réadaptation après la phase aigüe de certaines maladies, prescrits pour une durée déterminée.
Les interventions justifiées par ces soins sont variables et bien souvent, se cumulent.
Ce sont des soins palliatifs, des soins de nursing lourds, de la nutrition entérale, des pansements complexes, une nutrition parentérale, des traitements anti-infectieux et autres traitements par voie veineuse, une rééducation neurologique, une assistance respiratoire, une chimiothérapie...
Le Financement de l’HAD
L'hospitalisation à domicile est une offre de soins financée à 100% par l'assurance maladie.
L'établissement d'HAD reçoit un financement des caisses d'assurance maladie (et parfois des complémentaires), correspondant au paiement d'un forfait pour chaque jour d'HAD pour chaque patient pris en charge, établi selon l'intensité des soins délivrés, le degré de dépendance du patient et la durée du séjour.
Tous les actes, prestations, thérapeutiques sont inclus dans ces forfaits. Ne sont pas inclus les honoraires des médecins généralistes et de certains spécialistes éventuellement consultés au décours du séjour en HAD.
3 HAD interviennent en Essonne, vous trouverez ci dessous leurs sites internet :
HAD Santé Service : Fondation Santé-Service | Accompagne et Soigne à Domicile (fondation-santeservice.fr)
HAD Korian Essonne : Hospitalisation à domicile Essonne (91) - Korian Essonne - HAD | Korian
HAD La Croix saint-Simon : L'Hospitalisation à Domicile | Croix Saint-Simon (croix-saint-simon.org)

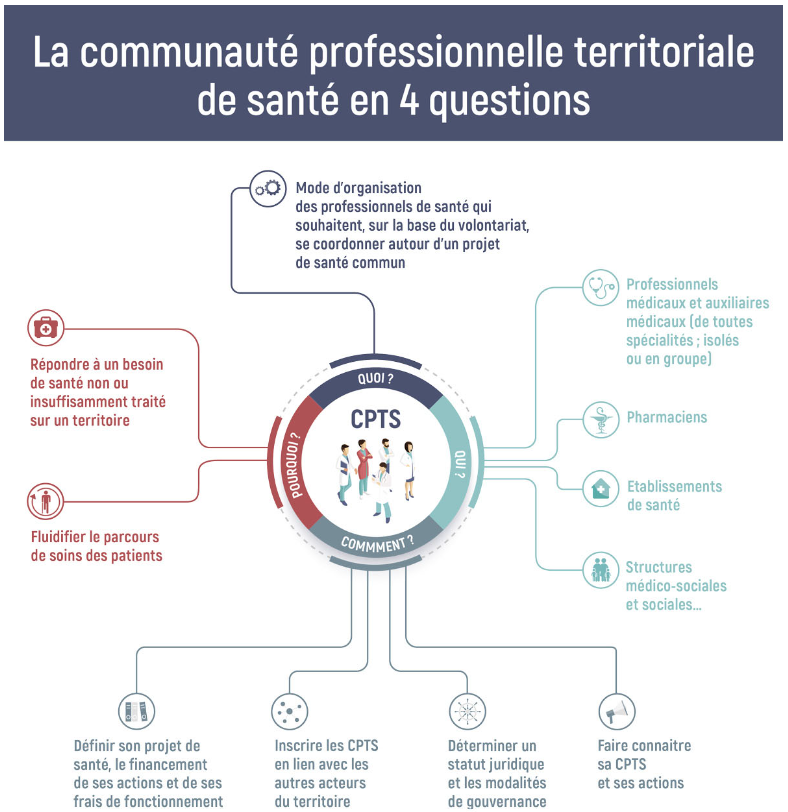
CPTS
Les communautés professionnelles territoriales de santé (CPTS) en Ile-de-France
 Les communautés professionnelles territoriales de santé (CPTS) regroupent les professionnels d'un même territoire qui souhaitent s'organiser – à leur initiative – autour d'un projet de santé pour répondre à des problématiques communes.
Les communautés professionnelles territoriales de santé (CPTS) regroupent les professionnels d'un même territoire qui souhaitent s'organiser – à leur initiative – autour d'un projet de santé pour répondre à des problématiques communes.
Qu’est-ce qu’une communauté professionnelle territoriale de santé (CPTS) ?
Les communautés professionnelles territoriales de santé (CPTS) constituent un mode d’organisation, à la main des professionnels de santé, visant à renforcer leur coordination, dans un cadre populationnel sur leur territoire et au service d’une prise en charge plus intégrée.
Elles permettent aux professionnels de santé de se regrouper sur un même territoire, autour d’un projet de santé commun.
La CPTS a vocation à coordonner l’ensemble des acteurs de santé pour répondre aux besoins de la population de son territoire : professionnels de santé de ville - qu’ils exercent à titre libéral ou salarié -, des établissements de santé, des acteurs de la prévention ou promotion de la santé, des établissements et services médico-sociaux, sociaux, des usagers…
En structurant leur organisation en CPTS, les acteurs de santé peuvent plus facilement se coordonner et répondre aux missions qui leurs sont confiées dans le cadre de l’accord conventionnel interprofessionnel (ACI) du 20 juin 2019 :
- améliorer l’accès aux soins, notamment l’accès à un médecin traitant et l’accès aux soins non programmés ;
- organiser des parcours pluri professionnels autour du patient ;
- développer des actions territoriales de prévention ;
- améliorer la qualité et la pertinence des soins ;
- accompagner les professionnels de santé sur le territoire.
Ainsi, une CPTS ne vise pas seulement à améliorer la réponse à la patientèle de chaque acteur, mais également à organiser la réponse à un besoin en santé sur un territoire selon une approche de responsabilité populationnelle.
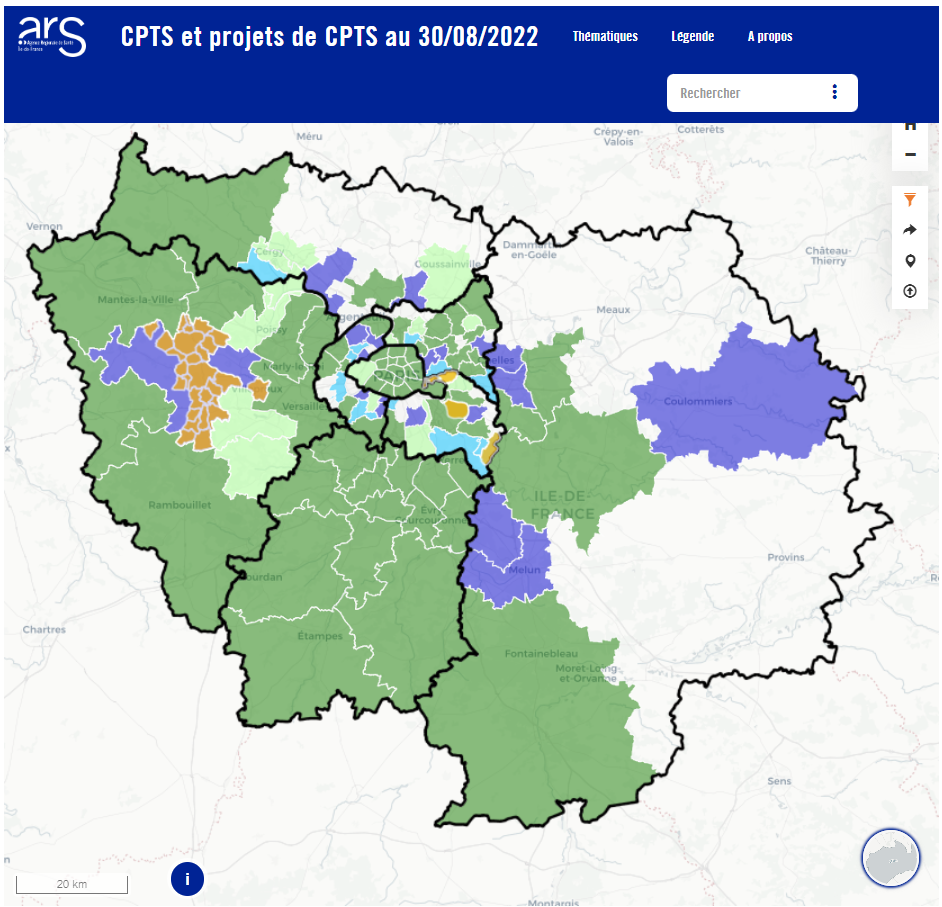
Combien de CPTS sont présentes en Ile-de-France ?
En juin 2022, 57 CPTS sont en fonctionnement sur le territoire francilien. Cela représente une couverture de 6 353 696 habitants, soit 51% de la population francilienne.
Au total, 111 projets sont recensés sur la région couvrant ainsi 84% de la population.
Retrouver sur le Portail de l'ARS Ile-de-France les axes de travail des CPTS d'Ile-de-France: Les CPTS en Ile-de-France
Site de la CPTS Centre Essonne : Le projet de santé (sante-idf.fr)
Site de la CPTS HYGIE : CPTS Hygie - Visiter la CPTS Hygie Nord Essonne (hygie-cpts.org)
Site de l'association Espace Vie : LES CPTS PARTENAIRES (espacevie.fr)
Dépliant de l'Inter-CPTS de l'Essonne : ICI
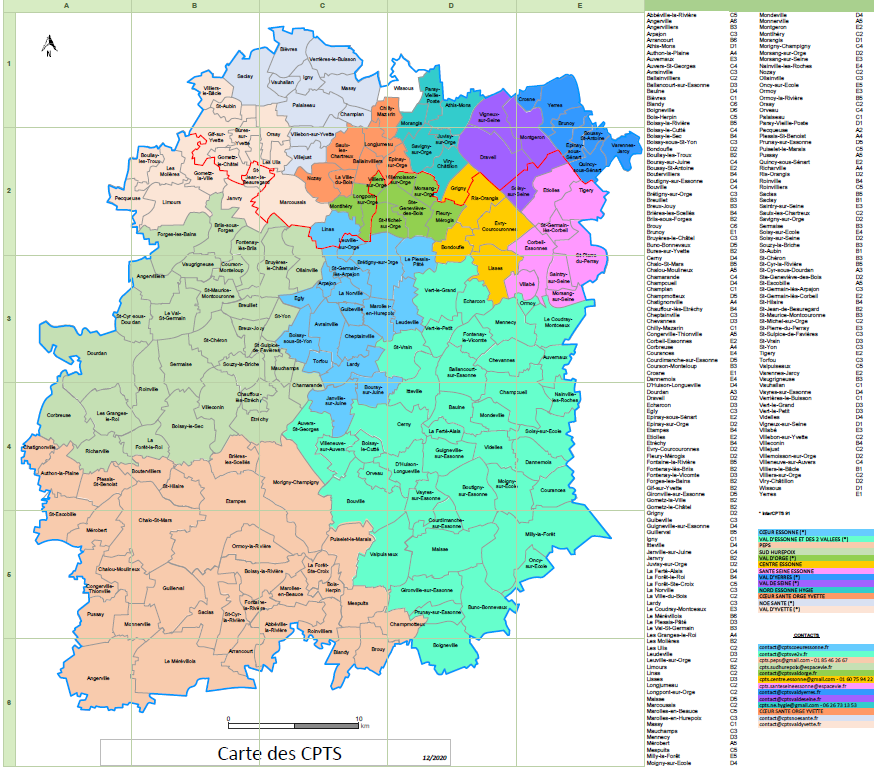
Carte des CPTS de l'Essonne : CLIQUER ICI
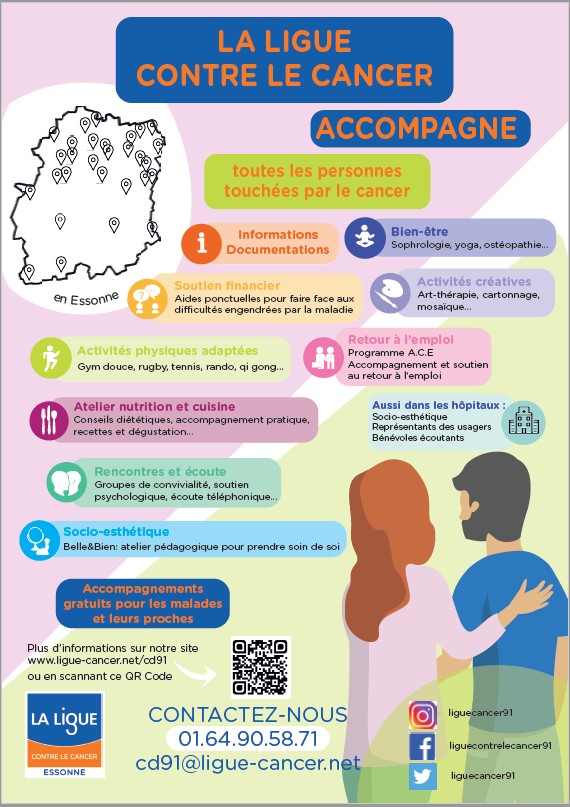
La Ligue contre le cancer
L'association La Ligue contre le cancer accompagne les malades et leurs proches au plus près, en Essonne.
ADRESSE POSTALE :
Centre Hospitalier de Bligny
91640 BRIIS-SOUS-FORGES
PERMANENCE du lundi au vendredi, de 9h à 17h au 01 64 90 88 88
Site internet : Comité départemental de l'Essonne (CD91) | Ligue contre le cancer (ligue-cancer.net)
En ESSONNE,
LA LIGUE CONTRE LE CANCER ACCOMPAGNE TOUTES LES PERSONNES MALADES ET LEURS PROCHES
Le cancer est souvent facteur de déstabilisation physique mais aussi psychologique, familiale, professionnelle et sociale : c’est pourquoi la Ligue contre le cancer s’est donnée comme mission d’accompagner les personnes malades et leurs proches et d’améliorer leur qualité de vie pendant et après la maladie, et au plus proche de leur domicile, sur plusieurs lieux en Essonne.
-
Information et documentation sur la maladie, les traitements,…
-
Ecoute et soutien psychologique
-
Accompagnement social et aides financières ponctuelles
-
Activités de bien-être, Activités Physiques Adaptées, conseils en alimentation, soins socio-esthétiques,….
-
Parcours d’accompagnement Après Cancer
Face au cancer, un numéro gratuit et accessible à tous, pour être écouté et conseillé


Pour visualiser l'affiche complète : CLIQUER ICI
CONTACT
Permanence du lundi au vendredi de 9h à 17h
Tel : 01 64 90 88 88
Email : cd91@ligue-cancer.net
Adresse : Centre hospitalier de Bligny – 91 640 Briis-sous-Forges
La Ligue contre le cancer de l'Essonne est la structure coordinatrice du parcours post-traitement cancer retenue par l'ARS sur le département de l'Essonne en partenariat avec les DAC Nord et Sud Essonne :

CONSTRUISON ENSEMBLE VOTRE PARCOURS DE SOINS APRES CANCER
POUR QUI? : Patients atteints de cancer en fin de traitement ‘actif’ (chimiothérapie, chirurgie, radiothérapie), depuis moins d’un an
COMMENT? : Sur prescription médicale par le cancérologue, oncologue ou le médecin traitant / généraliste.
Grâce à un financement de l’ARS, le patient bénéficiera d’un forfait de 180€ / personne sans avance de frais, pour réaliser sur prescription médicale de 3 types de soins de support au plus près de son domicile :
-
Un bilan d’Activité physique Adaptée,
-
Un bilan et des consultations de suivi diététique,
-
Un bilan et des consultations de suivi psychologique,
Comment en bénéficier ?
1. LE PATIENT PREND RENDEZ-VOUS AVEC SON MÉDECIN GÉNÉRALISTE OU CANCEROLOGUE
Pour obtenir une prescription personnalisée selon ses besoins (modèle de prescription à télécharger ci-dessous).
Pour respecter le montant du forfait le médecin peut prescrire :
- 1 BILAN + 6 CONSULTATIONS DE SUIVI ou
- 2 BILANS + 4 CONSULTATIONS ou
- 3 BILANS + 2 CONSULTATIONS
2. LE PATIENT CONTACTE LA LIGUE
Le comité de l'Essonne de la Ligue contre la Cancer, réceptionne les prescriptions (adressées par le prescripteur ou directement par le patient)
Un entretien d’accueil est réalisé par la référente du dispositif qui l'orientera par la suite vers les professionnels de santé adhérents au parcours (diététiciens, psychologues, enseignants en Activités Physique Adaptée).
3. LE PATIENT RÉALISE SON PARCOURS DE SOINS INDIVIDUALISÉ
Sans avance de frais et au plus près de son domicile.
CONTACTEZ La Ligue
La Ligue contre le Cancer de l'Essonne/ Dispositif après-cancer
Tél: 01.64.90.58.71
postcancer.cd91@ligue-cancer.net
Si vous êtes : un professionnel de santé ou de soins de support ou un établissement de santé
N’hésitez pas à contacter La Ligue pour plus de renseignements.
Retrouvez ci-après les documents décrivant le dispositif post-cancer et l'ordonnance pour activer le dispositif :
Ordonnance du dispositif post-cancer